- HOME>
- 変形性膝関節症
変形膝関節症とは
高齢者の中で最も多い訴えに腰痛と膝痛があります。 その膝痛の原因として多いのが、変形性膝関節症です。一般に60歳前後から症状が出現することが多く、加齢と共に頻度や程度が強くなっていきます。膝関節に骨折や半月板損傷などの既往がある方は、もっと早い段階で変形を来すこともあります。
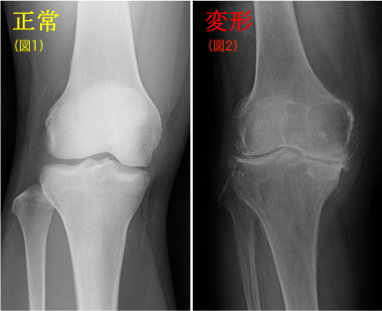
変形性膝関節症は関節の軟骨がすり減っていき(図1:正常、図2:変形性膝関節症)、最終的には関節の変形・破壊にまで至ります。
症状は、日本人の場合、膝関節の内側に疼痛が出やすいのが特徴です。初期は歩き始めや立ち上がりに膝痛が出現する程度ですが、徐々に歩行や階段昇降にも支障を来し、重症化すると睡眠時にも強い疼痛が出現して睡眠の妨げとなります。また、膝関節内で炎症が生じているため、関節液が貯留して“水が溜まった”状態になります。日本人の場合、膝関節の内側から変形してくる方が多く、変形が進行するとO脚(内反変形)になりやすいのが特徴です。変形が強くなると下肢筋力も低下し、更なる歩行機能の低下をもたらします。
診察ですが、疼痛箇所の確認と歩行機能をチェックします。その後、レントゲンで膝関節の変形の有無や程度を確認します。変形すると、内側の関節裂隙(関節の隙間)が狭くなり、骨棘(変形に伴う余剰の骨)が出現します(図2)。骨のバランスも内側に変形してきます。
治療方法ですが、保存的治療と手術があります。保存的治療は除痛と関節機能の改善・維持が目的です。
変形膝関節症の原因について

変形性膝関節症は、その原因に応じて大きく一次性と二次性の2つに分類されます。一次性は特定の原因が明確でない場合を指し、一方で二次性はケガや病気など、明確な誘因が存在する場合に該当します。統計的には、一次性の変形性膝関節症が全体の大部分を占めており、加齢や体重増加、日常生活での膝への負担が主な要因とされています。これに対し、二次性は外傷や関節炎などが原因となるケースが多いのが特徴です。
一次性
一次性変形性膝関節症は、主に加齢によって引き起こされます。年齢を重ねることで膝関節の軟骨が徐々にすり減り、本来の緩衝材としての機能が低下していきます。そのため、日常生活での膝への負荷が関節に直接影響を及ぼすようになります。また、過度な体重による負担や、膝に負荷のかかる仕事、継続的なスポーツ活動なども発症リスクを高める要因となります。女性、特に閉経後の方は発症しやすい傾向にあり、遺伝的な影響も指摘されています。
二次性
二次性変形性膝関節症は、何らかの原因で膝関節に異常が生じた結果として発症します。スポーツなどでの外傷や怪我、半月板手術後の影響、関節リウマチなどの炎症性疾患、痛風などの代謝性疾患が原因となることがあります。また、生まれつきの膝関節の形態異常が原因となるケースもあります。
変形膝関節症になりやすい人
| 高齢の方 | 加齢による筋力の低下により、膝周辺の筋肉が衰え、関節への負担が増加します。高齢になるほど軟骨の変性も進みやすく、予防的な運動が重要です。定期的なチェックをおすすめします。 |
|---|---|
| 女性の方 | 男性の約2倍の発症率があり、閉経後のエストロゲン減少が軟骨の変性を促進する要因となります。筋肉量が少ないことも、関節への負担を増やす原因となります。 |
| 運動習慣がない方 | 適度な運動は膝周りの筋肉を維持・強化し、関節の安定性を高めます。運動不足は筋力低下を招き、関節への負担が増加します。軽いウォーキングから始めましょう。 |
| 膝に過度の負担がある方 | 重量物を扱う仕事や、長時間の正座、立ち仕事など、膝に継続的な負担がかかる生活をされている方は発症リスクが高まります。適度な休息が大切です。 |
| 肥満症の方 | 体重過多は膝関節への大きな負担となります。特に階段の上り下りでは体重の数倍もの負荷がかかるため、適正体重の維持が予防に重要です。 |
変形性膝関節症の症状について
| 初期段階 | 中期段階 | 末期段階 | |
|---|---|---|---|
| 症状 |
|
|
|
| 痛みの特徴 | 動き始めに痛みを感じますが、しばらく動くと和らぐことが特徴です。階段の上り下りなど負荷のかかる動作で痛みが出やすく、安静時には痛みはありません。 | 動作中に持続する痛みが出現し、曲げ伸ばしの制限も加わります。休息を取っても痛みが完全には消えにくくなり、正座やしゃがむ動作で強い痛みを感じます。 | 安静時にも持続的な痛みがあり、歩行時には強い痛みを伴います。骨と骨が直接当たることで、激しい痛みが生じ、日常生活動作全般に支障をきたします。 |
※表は左右にスクロールして確認することができます。
変形膝関節症の治療について
①非ステロイド抗炎症薬やトラマドールなどの鎮痛薬
疼痛の一時的な緩和により、生理的な回復力を促す起点となります。これまでは除痛には非ステロイド抗炎症薬がよく使われます。近年では慢性的な疼痛に対してトラマドールという鎮痛薬が処方されることがあり、その効果が期待されます。
②関節注射
膝痛が強い場合、膝関節内に直接注射を行います。使用薬剤はいくつかありますが、膝関節に注射する場合によく使われるものとしてヒアルロン酸があります。ヒアルロン酸は膝関節内の滑膜に作用して炎症を抑制して除痛効果を発揮します。更に潤滑油として関節軟骨の維持に貢献して変形の進行を遅らせます。 また注射の際に関節に貯留した関節液を抜くこともあります(関節穿刺と言います)。関節液を精査することによって診断の手助けとなります。また除痛効果も認めます。
③装具
変形性膝関節症による内反変形などの変形で膝関節のバランスが悪くなると、更に関節軟骨の破壊や変形が促されます。変形による障害を防ぐために装具を使用します。膝関節に巻きつけるタイプや靴の中敷きタイプなど様々なものがあり、生活習慣に応じて使用していきます。
④リハビリテーション
変形性膝関節症が進行すると膝関節のバランスが悪くなり筋力低下を来します。筋力低下によってバランス不良が増悪して変形も増悪、という悪循環が生じます。そのため筋力トレーニングが重要となります。
以上のような保存的治療を行っています。しかし、保存的治療は変形してしまった関節を変形前に戻しているわけではありません。変形した状態で生活しやすくするため、また変形の進行を遅らせるために行っています。
⑤手術
保存的治療でも効果が不十分の場合は手術となります。変形した関節を切除して人工関節に置き換えます。
以上のように変形性膝関節症は頻度が高く、疼痛や歩行障害を来します。変形の進行を遅らせることができるため、変形初期からの治療が重要になってきます。もし膝痛などでお悩みの方がありましたら、お気軽にご相談ください。
変形膝関節症の予防について
適正体重の維持
体重が増えると膝関節への負担が大きくなり、変形性膝関節症のリスクが高まります。特に階段の上り下りでは体重の数倍もの負荷がかかるため、適正体重の維持が重要です。バランスの取れた食事を心がけ、必要に応じて専門家に相談しながら、無理のない体重管理を行いましょう。過度なダイエットは筋力低下を招く可能性があるため注意が必要です。
適度な運動
継続的な運動は膝周りの筋力を強化し、関節の安定性を高めます。ウォーキングや水中歩行など、膝に過度な負担をかけない運動から始めることをお勧めします。運動習慣のない方は、徐々に運動量を増やしていくことが大切です。また、ストレッチで柔軟性を保つことも、膝関節の健康維持に効果的です。
正しい姿勢と負担のない動作
日常生活での姿勢や動作の改善も重要な予防策です。正座を避け椅子を使用する、脚を組まない、和式トイレは洋式に変更するなど、膝への負担を軽減する工夫が効果的です。また、歩き方をチェックし、X脚やO脚などの癖があれば、理学療法士に相談して改善を図ることをお勧めします。
膝を冷やさない
膝関節は冷えることで血行が悪くなり、関節の柔軟性が低下して痛みや炎症が起こりやすくなります。特に冬場や冷房の効いた環境では注意が必要です。膝関節を温かく保つため、膝サポーターやレッグウォーマーの使用をお勧めします。また、入浴時にはしっかりと温めることで血行を促進し、就寝時も膝が冷えないよう注意しましょう。日常生活では床座りを避け、冷たい床との直接的な接触を控えることも大切です。

